Endoprothetik
Hüftgelenk
Das Hüftgelenk ist ein Kugelgelenk und erlaubt Bewegungen in viele Richtungen. Es ist beim normalen Gehen, Laufen, Bücken, Drehen, An- und Abspreizen der Beine beteiligt.
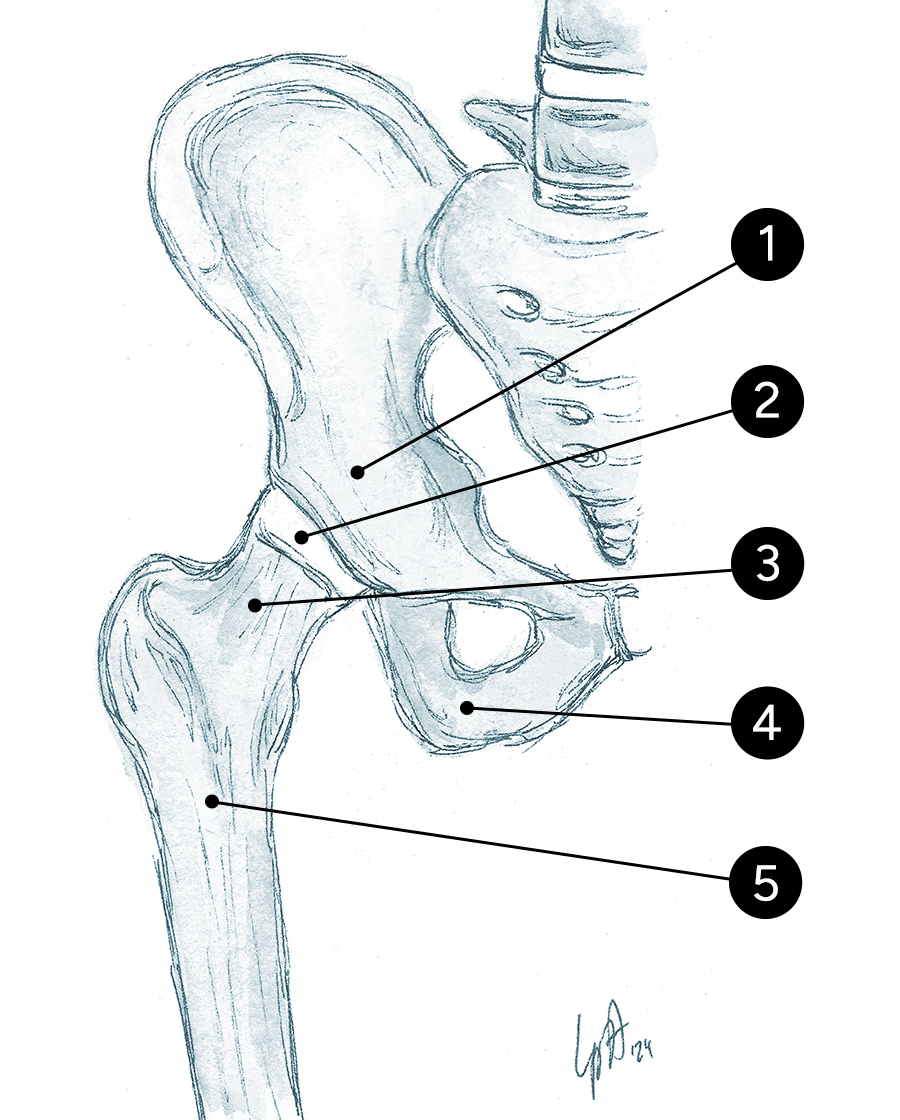
Das Hüftgelenk
- Hüftgelenkpfanne (Acetabulum)
- Hüftkopf (kugelförmiger Gelenkkopf)
- Oberschenkelhals
- Beckenknochen
- Oberschenkelknochen (Femur)

Nicht-operative Behandlung: Hüfte
Wenn Patient:innen mit (mehr oder weniger) starken Hüftbeschwerden in meine Ordination kommen, ist mein erstes Ziel, die Schmerzen durch eine nicht-operative Behandlung zu lindern.
Anhand der arthrotischen Veränderungen auf Röntgenaufnahmen sowie der Dauer und Schwere Ihrer Beschwerden lässt sich gut entscheiden, welche Behandlungen hilfreich sind.
Gute Erfahrungen habe ich mit einer Kombination aus mehreren Methoden gemacht, die Ihre Schmerzen lindern und die Beweglichkeit der Hüfte wiederherstellen sollen.
Und zwar mit
- natürlichen und pharmakologischen Entzündungshemmern
- einer Analyse Ihrer Aktivitäten und gegebenenfalls einer Änderung Ihrer Bewegungsgewohnheiten
- physiotherapeutischen Übungen, die Sie zu Hause selbstständig durchführen
- spezifischer Physiotherapie
- Injektionen mit Kortison, PRP (das ist eine Plasmatherapie) oder Hyaluronsäure.
Die Injektionen bekommen Sie an Ort und Stelle in meiner Ordination während Ihres Termins – das verschafft Ihnen eine schnelle Schmerzlinderung, spart Ihnen Zeit und Umstände.
Während der gesamten therapeutischen Behandlung überwachen ich und mein Team das Fortschreiten Ihres Knorpelschadens sorgfältig.
Erst wenn eine nicht-operative Therapie fehlschlägt und der gewünschte Erfolg ausbleibt, fassen wir eine Hüftoperation ins Auge.
Gemeinsam überlegen und treffen wir die nicht immer leichte Entscheidung, wann eine Operation durchgeführt werden soll und welche Art von Hüftprothese für Sie am besten geeignet ist.
Operative Behandlung: Hüft-OP
Bei einer Hüftgelenkersatzoperation wird das erkrankte Hüftgelenk durch ein künstliches Implantat ersetzt (Hüfttotalendoprothese oder kurz H-TEP genannt).
Sollten Sie operiert werden müssen, berücksichtigen wir Ihre individuelle Anatomie und Risiken sowie die gewünschten Aktivitäten und die Arbeitsbelastung. Zudem werden wir realistische Erwartungen an ein Kunstgelenk diskutieren.

Wie läuft eine Hüft-Operation ab?
Vor einer allfälligen Operation werden wir ausführlich über den Eingriff sprechen und ich beantworte Ihnen alle Ihre Fragen, damit Sie gut informiert und ohne Angst den Eingriff an sich vornehmen lassen können.
Der gesamte Eingriff dauert durchschnittlich eine Stunde. Davor erhalten Sie eine Vollnarkose oder Spinalanästhesie (sog. Kreuzstich).
Und so läuft die Hüft-OP ab:
- Je nach Ihrer individuellen Diagnose wähle ich für die OP einen Zugang im vorderen, seitlichen Bereich des Hüftgelenks (ALMIS-Methode), einen rein lateralen (seitlichen) Zugang zur Hüfte oder einen posterioren (hinteren) Zugang.
- Ihre natürliche Hüftpfanne im Becken wird durch eine Prothesenpfanne mit oder ohne Knochenzement ersetzt.
- Danach bereiten wir den Markraum des Oberschenkelknochens vor, um den Prothesenschaft mit oder ohne Knochenzement exakt zu fixieren.
- Auf den Prothesenschaft wird ein Kugelkopf gesetzt. Er stellt die bewegliche Verbindung zwischen dem Schaft und der künstlichen Hüftpfanne dar.
- Mithilfe eines Probe-Implantats prüfe ich die optimale Beweglichkeit des Gelenkes, bevor ich das Original-Implantat einsetze.
- Zum Schluss verschließen wir die Wunde und wir erstellen nach der Operation ein erstes Röntgenbild.
Nach der Hüft-OP
Während des stationären Aufenthaltes werden Sie einen sicheren und selbständigen Gang an Unterarmgehstützen wiedererlernen – in der Regel ohne Belastungseinschränkungen. Die Entlassung erfolgt, wenn Wund- und Weichteilverhältnisse regelhaft abgeheilt sind, Sie einen sicheren Gang erlernt haben und keine medizinischen Gründe gegen eine Entlassung sprechen.
Die Gehstützen können im häuslichen Umfeld abtrainiert werden. Das selbstständige Autofahren ist in aller Regel nach 4 Wochen wieder möglich. Wenn Sie wünschen, kann eine Reha-Maßnahme eingeleitet werden. Bei einem unkomplizierten Verlauf ist diese jedoch nicht unbedingt notwendig, hier ist ambulante Physiotherapie ausreichend. Die ersten Kontrolltermine finden 6 und 12 Wochen nach der Operation statt.
Wechseloperation Hüftgelenk
Eine eingebaute Prothese hält nicht ewig, meist zwischen 20 bis 25 Jahre.
Im Laufe dieser Zeit kommt es infolge von Abriebpartikeln zu einer Entzündungsreaktion. Dadurch wird Knochenmasse abgebaut und die Prothese wird somit aus dem Knochenbett „ausgelockert“. Es können sowohl Prothesenpfanne bzw. -schaft isoliert voneinander locker werden. Es können aber auch beide Teile von der Lockerung betroffen sein.
In jedem Fall gilt es, zeitnah zu reagieren:
Ich lege enormen Wert darauf, vor jeder Wechseloperation herauszufinden, ob Bakterien beteiligt sind oder nicht.
Wechseloperation bei Bakterien (2 OP-Termine)
Denn ist die Lockerung auf eine von Bakterien verursachte Entzündung zurückzuführen, liegt eine Infektion vor. In diesem Fall muss neben der Implantatlockerung vor allem die Infektion (Osteomyelitis) behandelt werden. Hierzu muss die gesamte Prothese, unabhängig von ihrem Lockerungsgrad entfernt werden. Die Prothese wird dabei durch einen antibiotikahaltigen Platzhalter ersetzt und es erfolgt eine 6-wöchige Behandlung mit Antibiotika. Anschließend wird eine sogenannte Revisionsendoprothese implantiert.
Wechseloperation zu einem Termin
Sind keine Bakterien vorhanden, ist die Lockerung allein auf eine Entzündungsreaktion aufgrund des Abriebs zurückzuführen. In diesem Fall kann der Wechsel in einer Operation erfolgen und vom Lockerungsgrad der Komponenten abhängig gemacht werden. Hierbei wird dann stets nur der lockere Anteil gewechselt.
Wie in der Primärendoprothetik lege ich Wert auf eine sorgfältige Operationsplanung, damit ich bei der Hüft-Wechseloperation auf besondere Gegebenheiten in der Wechselsituation – wie große knöcherne Defekte, schlechte Knochenqualität, Knochenbrüche neben dem Implantatlager – reagieren kann. (Das Implantatlager ist jener Bereich, der das Implantat aufnehmen soll.) Daher halten wir für die Wechselsituation ein großes Repertoire an Revisions-, Sonder- und Spezialimplantaten bereit bzw. haben wir diese im Vorfeld bestellt.
Auf diese Weise können wir als Operationsteam die biologische Situation des Gelenkes möglichst gut rekonstruieren.
In einem ausführlichen Anamnese-Gespräch finden wir die für Sie passenden nicht-operativen bzw. operativen Therapieschritte.
FAQ
Was ist die ALMIS-Methode? Was bedeutet anterolaterale Zugang zur Hüfte?
Um die Rehabilitation zu beschleunigen und den Aufenthalt im Krankenhaus zu verkürzen, wähle ich bei den meisten Hüft-OPs den anterolateralen Zugang zum Hüftgelenk im vorderen seitlichen Bereich des Hüftgelenks. Bei rund 200 OPs im Jahr mit der sogenannten ALMIS-Methode sehe ich den Vorteil dieser Methode darin, dass der Muskel vom Becken oder Oberschenkelknochen nicht abgetrennt wird. Die für die Hüftfunktion wichtigsten Muskeln, die Gesäßmuskeln, die am hinteren und seitlichen Becken und Oberschenkelknochen ansetzen, werden nicht beeinträchtigt.
Diese OP-Methode ist besonders für Patient:innen interessant, die gerne den Weg der „Fast-track-surgery“ bestreiten oder so schnell wie möglich wieder arbeiten wollen. Sie können z. B. wieder Auto fahren, sobald Sie sich wohlfühlen und keine opioidhaltigen Schmerzmittel mehr einnehmen.
Bei ausgeprägten Deformitäten, Voroperationen oder größeren Revisionseingriffen kann es hingegen notwendig sein, auf einen lateralen Zugang zurückzugreifen.
Wie sieht eine Hüft-Endoprothese aus?
Die Endoprothese besteht aus der Hüftpfanne und dem Hüftschaft, auf dem ein Kugelkopf aufgesetzt wird, der sich in der Pfanne bewegt. Die Gelenkkomponenten – das heißt die Gelenkflächen, die direkten Kontakt miteinander haben (Gleitpaarung) – sind ein Keramik- oder Metallkopf, der in einem Pfanneneinsatz aus widerstandsfähigem Kunststoff (Polyethylen) oder Keramik läuft.
Alle verwendeten Materialien sind speziell für medizinische Zwecke entwickelt. Sie zeichnen sich durch eine hohe Abriebfestigkeit sowie Gewebeverträglichkeit aus und ermöglichen eine schmerzfreie und dauerhafte Funktion.
Wie wird das neue Gelenk im Knochen verankert?
- Bei der zementfreien Endoprothese wird der Hüftschaft in den Knochen eingepresst. Die Hüftpfanne wird ebenso eingepresst oder eingeschraubt. Durch das knochenfreundliche Material heilen diese Komponenten schnell in den Knochen ein und das Gelenk wird langfristig fixiert.
- Bei der zementierten Endoprothese werden Hüftschaft und -pfanne mit einem schnell härtenden Kunststoff, dem so genannten Knochenzement, im Becken und im Oberschenkelknochen befestigt.
Die Hybrid-Endoprothese ist eine Mischform: Mit dieser Implantationstechnik wird eine der Komponenten (Hüftpfanne oder -schaft) zementfrei eingebracht und die andere zementiert verankert.
Was ist die richtige Endoprothese für mich?
Ein durch Arthrose zerstörtes Hüftgelenk muss immer komplett ersetzt werden. Das heißt, durch eine künstliche Gelenkpfanne, die in das Becken eingepasst wird, sowie einen Hüftschaft, der in den Oberschenkelknochen (Femur) implantiert wird als auch einen Kugelkopf, der auf den Hüftschaft gesetzt wird und sich in der Pfanne bewegt. Von jedem Prothesentyp existiert eine Vielzahl von Modellen in unterschiedlichen Größen. Die Wahl der Endoprothese richtet sich nach der Knochenbeschaffenheit der Patientin bzw. des Patienten. Anhand der Untersuchungsdaten und eines speziellen Röntgenbildes plane ich die Hüftoperation und lege die Größe, Lage und Art der Fixierung des Implantates fest. Dabei berücksichtige ich außerdem eine eventuell vorhandene Beinlängendifferenz.
Wie lange halten künstliche Hüftgelenke?
Künstliche Gelenke halten aller Erfahrung nach 20 bis 25 Jahre. Entscheidende Faktoren für die Lebensdauer und Funktionsfähigkeit sind das Material der Gleitpaarung, die körperliche Beanspruchung und die Knochenbeschaffenheit.
Wie verläuft eine Hüft-Arthrose?
Die Arthrose des Hüftgelenks ist meist ein altersbedingter Verschleiß, bei dem es zu einem Knorpelabrieb kommt. Die Abriebpartikel verursachen eine Entzündungsreaktion, die zu vermehrter Schmierflüssigkeitsbildung führt.
Zudem wirkt die Entzündung ab einem gewissen Grad selbst knorpelzerstörend, was zu noch mehr Knorpelzersetzung führt.
Der Knochen reagiert zunächst auf die zunehmende Belastung mit stärkerer Verkalkung (Sklerosierung). Später wird er in die selbstzerstörende Entzündungsreaktion miteinbezogen: Es wird Knochen abgebaut und Zysten entstehen. Dafür bildet der Körper am Gelenkrand knöcherne Anbauten (Osteophyten), um das zerstörte Gelenk langfristig zu versteifen und damit den Schmerzzustand zu beenden.
Die Erkrankung läuft wellenförmig ab:
Auf stärkste Schmerzzustände können durchaus Intervalle folgen, in denen Patient:innen schmerzfrei sind. Die Häufigkeit der Schmerzzustände nimmt aber im Verlauf der Erkrankung im selben Maße zu, wie sich die Dauer des beschwerdefreien Intervalls verkürzt.
Die wichtigste Botschaft in diesem Zusammenhang ist, dass Arthrose nicht heilbar ist, der Verlauf und die Symptome lassen sich aber lindern (siehe nicht-operative Behandlung).
Wenn die Erkrankung so weit fortgeschritten ist, dass physikalische Therapiemaßnahmen, Schmerzmittel und entzündungshemmende Medikamente keinen Nutzen mehr bringen, bleibt als letzte Maßnahme nur der künstliche Gelenkersatz (Endoprothese).
Die Arthrose verläuft also in verschiedenen Stadien, die gut auf dem Röntgenbild sichtbar und zu beurteilen sind, weshalb das Röntgenbild das wichtigste Diagnostikum bezüglich der Arthrose ist.